Prendre RDV par téléphone : 04 50 67 07 07
Prendre RDV par mail : ri@cimdulac.fr
Prendre RDV par téléphone : 04 50 67 07 07
Prendre RDV par mail : ri@cimdulac.fr
L’insuffisance veineuse ovarienne ( ou génitale) chez la femme (la « varicocèle » pelvienne) correspond à une dévalvulation de la veine gonadique (synonyme de veine ovarienne), potentialisée par des phénomènes d’hyperpression au premier rang desquels la grossesse. Cette insuffisance veineuse est à l'origine d'un reflux puis d'une stase dans les veines ovariennes puis pelviennes.
Pendant la grossesse, l’imprégnation hormonale est à l’origine d’une baisse d’élasticité des parois veineuses et le volume sanguin s’accroit de 50% entre le 8ème et le 9ème mois. Une distension et une insuffisance veineuse gonadique sont donc fréquentes après la grossesse.
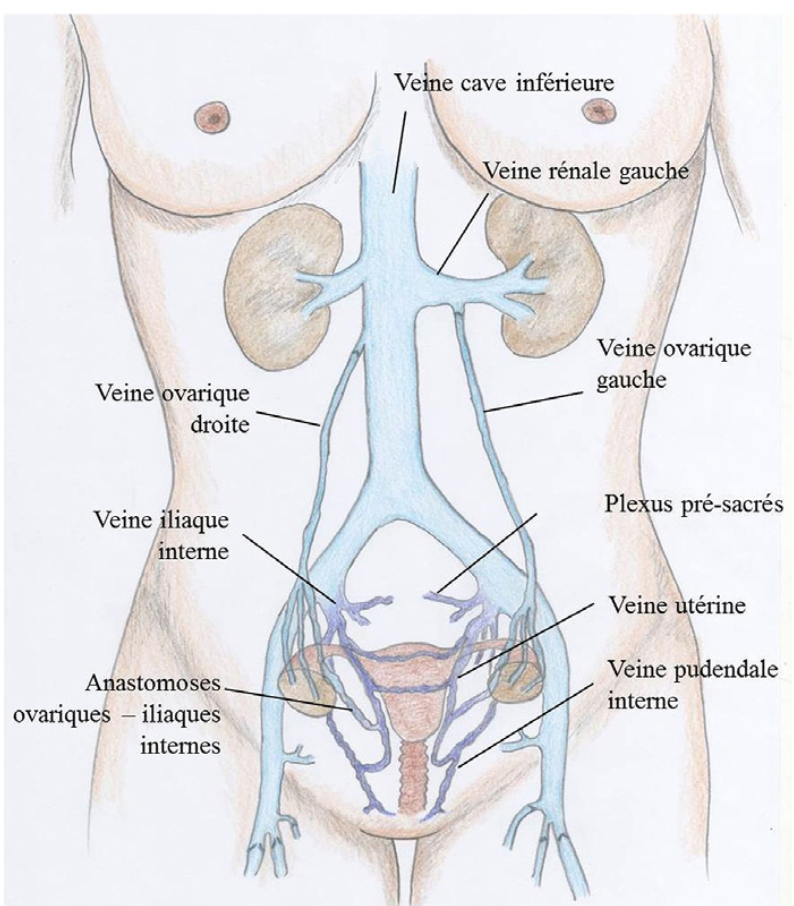
Le retentissement préférentiel sur la veine ovarienne gauche s’explique par l’anatomie veineuse "modale" retrouvée chez plus de 90% des patientes, détaillée sur le shéma ci-dessous. La veine ovarienne gauche s'abouche dans la veine rénale gauche. Elle est plus longue, sujette à un flux de compétition venant du rein, et donc plus vulnérable que la veine ovarienne droite qui est plus courte et qui se jette dans le grande veine cave inférieure. La veine ovarienne droite peut également être concernée par une insuffisance veineuse.
Il existe d’authentique incontinence veineuse ovarienne chez des patientes nullipares voire adolescentes.
ATTENTION :
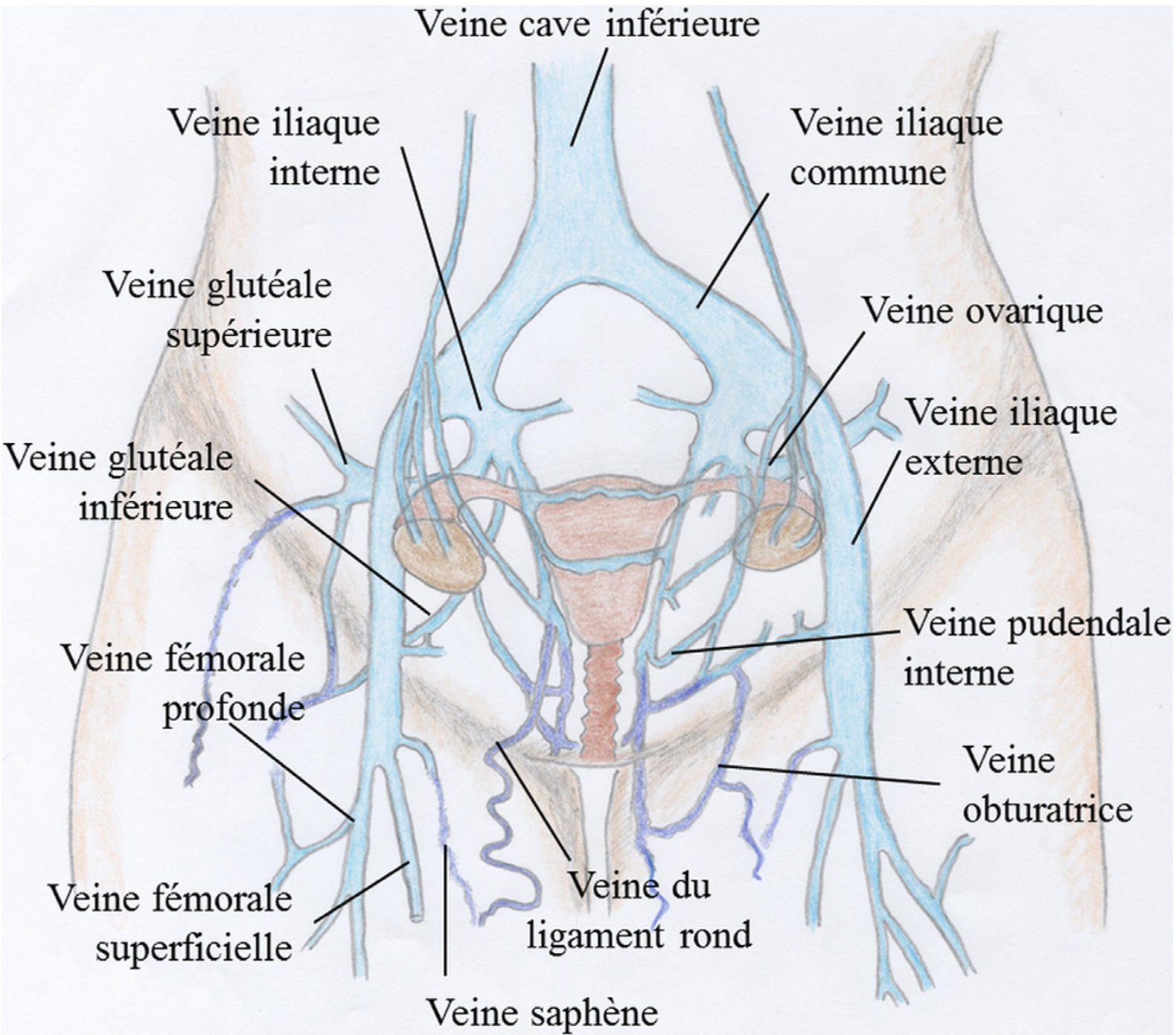
Compte tenu de la complexité du réseau veineux pelvien et des communications entre les veines gonadique/ovarienne, utérine et les réseaux profonds (fessiers, vésicaux, rectaux, périnéaux…), l’hyperpression veineuse peut s’étendre au pelvis voire aux grosses veines des membres inférieurs via des "points de fuites". La bilatéralisation des symptomes voire une latéralisation à droite est classique.
Cet état d’hyperpression veineuse pelvienne chronique peut donc se manifester sous des formes très diverses douloureuse et/ou variqueuse et le retard diagnostique est souvent de mise.
Ces symptômes sont regroupés sous la dénomination de « syndrome de congestion pelvienne » (SCP).
Aucun score clinique n’est fiable pour le moment. Les symptômes évocateurs sont :
Le diagnostic est clinique, puis échographique. La suspisicon de SCP doit être précisée car le médecin radiologue peut ignorer les veines pathologiques qui sont parfois d’exploration difficile. Une IRM pelvienne permet d’écarter d’autres causes douloureuses (endométriose, adénomyose, pathologie ovarienne…) et accessoirement de confirmer la varicose. Un scanner peut être nescessaire pour localiser la veine ovarienne droite ou préciser une cartographie veineuse complexe en cas de symptômes atypiques et/ou de points de fuite.
Le temps de consultation avec le radiologue interventionnel est essentiel afin de rassembler tous les arguments en faveur du SCP et poser l’indication de traitement. Il faut notamment s’assurer de l’absence de compression veineuse au niveau de la veine iliaque gauche (syndrome de May-Turner) et de l’absence de compression de la veine rénale gauche : le fameux casse-noisette ou nut-cracker, même si son diagnostic reste très difficile et sans véritable incidence sur le traitement des varices pelviennes par un opérateur expérimenté.
L’intervention se déroule au cours d’un séjour d’1/2 journée en ambulatoire, en salle de radiologie interventionnelle au bloc opératoire, sous guidage radiologique, et anesthésie locale. Une sédation anesthésique supplémentaire est la bienvenue chez des patientes souvent anxieuses, et permet de maitriser le spasme veineux potentiel et les douleurs inconstantes lors du traitement.
Le radiologue aborde sous échographie une veine du bras droit (calibre identique à celui des catheters des prises de sang…) et introduit son catheter. Aucune douleur n’est ressentie lors de la navigation veineuse jusque dans la veine rénale gauche puis la veine gonadique/ovarienne.
Le premier temps est phlébographique avec une étude du reflux (en respiration, apnée ou avec des manœuvres de poussées), et la recherche de contre-indication.
En fonction des examens et des symptômes, la phlébographie peut interesser la veine ovarienne gauche, et/ou droite, et/ou les veines pelviennes. Il est souvent plus sage et efficace de prévoir 2 séances en cas de flux complexe.
Une fois les flux étudiés, le radiologue interventionnelle réalise l’embolisation à l’aide d’un agent liquide sclérosant de type mousse aetoxisclérol et/ou colle acrylate (histo-acryl ou glubran).
A noter que si des points de fuite sont présents, l'embolisation permet de les traiter dans la majorité des cas.
La douleur éventuelle pendant l’embolisation est anticipée et immédiatement soulagée par l’équipe du bloc.
Les complications sont l’échec technique, le spasme de veine qui oblige à reporter l’examen et les douleurs post-opératoires.
Un traitement systématique par anti-inflammatoire est prescrit pendant 5 à 10 jours ainsi qu’un arrêt de travail d’1 semaine (sans obligation).
Une nouvelle consultation physique ou à distance (mail ou téléphone) est organisée après 4 à 6 semaines afin d’apprécier la diminution des symptômes et la nescessité ou non d’une nouvelle séance d’embolisation.
Parfois, aucune amélioration n’est ressentie par la patiente alors que la varicose est traitée…
Le traitement de la veine ovarienne et de la varicose pelvienne permet souvent de traiter les points de fuite mais une séance dédiée supplémentaire peut être nescessaire. La concertation est la règle avec le médecin angiologue référent.
Les illustrations sont issues de l'excellent article: Varicocèles, varices pelviennes et syndrome de congestion pelvienne: place de la radiologie interventionnelle; Francine Paisant-Thouveny, vincent Le Pennec et Romaric Loffroy; Presse Med.2019;48:419-434
Les clichés radiologiques sont ceux de nos patientes.

| 
|


